
Más allá de la falta de aire: qué es la EPOC y qué esconde
Subir una pequeña cuesta o las escaleras para ir al primer piso son actividades que la mayoría de las personas pueden realizar sin apenas esfuerzo. Sin embargo, para más de 390 millones de personas en todo el mundo, más de 40 millones en Europa y el 12% de la población general de España de más de 40 años, estas acciones cotidianas pueden suponer todo un reto.
La Enfermedad Pulmonar Obstructiva Crónica (EPOC) es una afección crónica de los pulmones que los va dañando con el tiempo y dificulta cada vez más la respiración, produciendo síntomas persistentes como falta de aire, tos y mucosidad, lo que limita el paso de aire en las vías respiratorias. Se trata de una patología infradiagnosticada —en España, casi el 75% de personas que padecen EPOC no están diagnosticadas— ya que detrás se suelen esconder síntomas que, al principio, se pueden ignorar o confundir, lo que significa que no reciben un tratamiento adecuado. Entender qué es y cómo progresa puede ayudar a detectarla a tiempo, lo que marca una gran diferencia entre vivir con límites o mantener la calidad de vida.
En esta línea se enmarca el programa ANTES (Anticipando el Diagnóstico y Tratamiento de la EPOC en el Siglo XXI), impulsado por la compañía biofarmacéutica GSK y dirigido por especialistas independientes que trabajan para reducir las cifras de casos infradiagnosticados y actuar de manera precoz para mejorar el pronóstico de esta enfermedad respiratoria en España.
EPOC, una enfermedad de progreso lento y gradual
Uno de los expertos que dirige en el programa ANTES es el doctor Alvar Agustí, catedrático de Medicina de la Universidad de Barcelona y consultor senior del Instituto Respiratorio en el Hospital Clínic de Barcelona, quien señala que la EPOC “genera alteraciones en los pulmones, tanto de las vías aéreas, lo que llamamos bronquitis; como de los alveolos, lo que llamamos enfisema”.
De acuerdo con la Global Initiative for Chronic Obstructive Lung Disease (GOLD), la EPOC es la tercera causa de mortalidad en todo el mundo y uno de los mayores retos para la salud pública. Esta enfermedad “se desarrolla de forma lenta y progresiva, lo que hace que, en ocasiones, sus síntomas se minimicen y se atribuyan a la edad o la falta de forma física”, reconoce la doctora Lorena Comeche Casanova, especialista en Neumología del Memorial Publio Cordón Hospital.
Tabaco y otros factores de riesgo
La EPOC es el resultado de años de exposición a sustancias irritantes que dañan los pulmones. “El tabaco es la causa más frecuente: se calcula que está detrás de entre el 80% y el 85% de los casos en países de ingresos altos”, afirma el doctor Pedro Gargantilla, internista del Hospital de El Escorial.
Pero no es el único factor de riesgo: la exposición a biomasa en el hogar o la contaminación, así como la exposición a sustancias nocivas en el entorno laboral, pueden estar detrás de la EPOC, además de factores genéticos (déficit de alfa-1 antitripsina, una proteína que protege el pulmón de la destrucción enzimática) y un inadecuado desarrollo pulmonar, como “prematuridad, bajo peso al nacer o infecciones respiratorias graves en la infancia, que pueden comprometer la función pulmonar máxima que una persona alcanza en la edad adulta”, afirma el doctor Gargantilla.
No se trata de una enfermedad exclusiva de fumadores. De hecho, “aproximadamente el 25-30% de los pacientes con EPOC nunca han fumado”, reconoce el doctor Gargantilla.
Convivir con los síntomas de la EPOC
Los pacientes con EPOC suelen sufrir síntomas respiratorios persistentes, como falta de aire, tos crónica y expectoración, además de obstrucción progresiva del flujo aéreo debido a alteraciones en las vías respiratorias. ¿Qué puede hacer una persona con EPOC en su día a día? Para la doctora Comeche, la actividad física es importante y “muy recomendable porque mejora la capacidad respiratoria, disminuye la sensación de falta de aire, aumenta la fuerza muscular y, por tanto, mejora la calidad de vida”, pero advierte: “siempre debe iniciarse de forma progresiva, regular e ir aumentando poco a poco y evitando situaciones adversas como días de alta contaminación, temperaturas extremas, por frío o calor, o durante exacerbaciones o infecciones respiratorias”.
También es fundamental seguir una dieta equilibrada y controlar el peso, así como “prevenir infecciones, lavarse las manos, evitar el contacto con las personas enfermas, reconocer los síntomas de exacerbación y consultar con el médico para tratar lo antes posible”, afirma la doctora Comeche. Aunque la EPOC es la tercera causa de muerte en todo el mundo, el mensaje positivo es que se trata de “una enfermedad prevenible y tratable”, afirma el doctor Gargantilla.
Diagnóstico y abordaje precoz
“El diagnóstico es lo primero y lo más importante a la hora de hablar de EPOC”, afirma el doctor Agustí, porque permite tratar y controlar mejor los síntomas y la progresión dela enfermedad. “Con un diagnóstico precoz se pueden reducir las exacerbaciones, mejorar la calidad de vida y, aunque el daño pulmonar ya existente no se revierte, cuanto antes se detecte más capacidad hay de cambiar el curso de la enfermedad”, afirma la doctora Comeche.
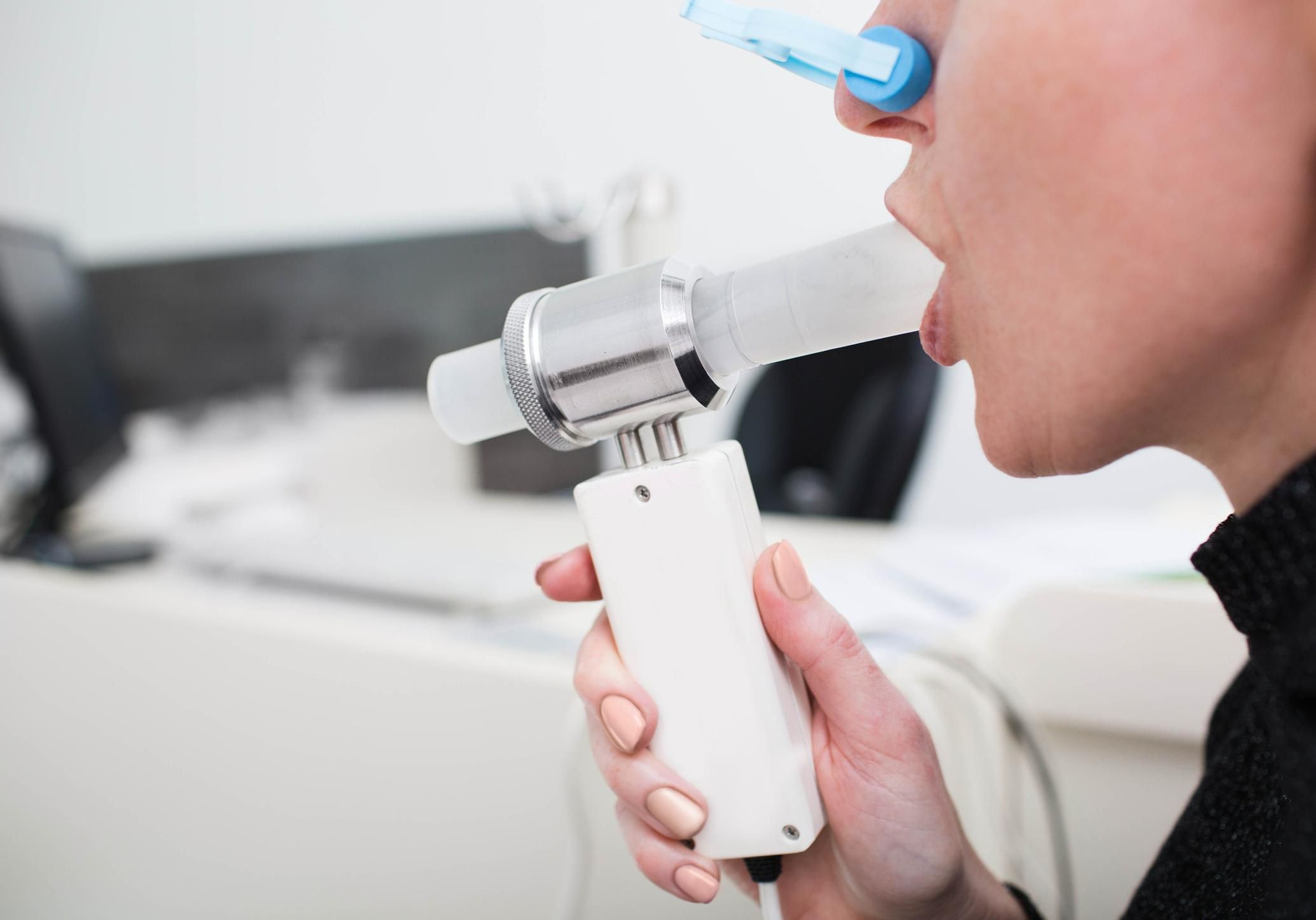
Para ello insisten en la importancia “del uso sistemático de la espirometría en poblaciones de riesgo”, afirma el doctor Gargantilla. Para el especialista, “una espirometría realizada a tiempo puede cambiar por completo el pronóstico de un paciente con EPOC”. Se trata de una prueba sencilla que “consiste en soplar en una máquina que indica la capacidad respiratoria”, afirma el doctor Agustí, lo que permite establecer el diagnóstico, medir la gravedad y hacer el seguimiento, saber si el paciente progresa y cómo responde al tratamiento.
El tratamiento temprano juega también un papel decisivo. “El primer paso es dejar de fumar”, advierte el doctor Agustí. Esto marca una gran diferencia: es “la intervención más eficaz para modificar la historia natural de la EPOC”, afirma el doctor Gargantilla. Según el estudio Lung Health Study, los pacientes que dejan el tabaco gozan de una desaceleración significativa en la pérdida de la función pulmonar.
Y aunque esto no significa que se restaure el tejido pulmonar ya dañado (los alvéolos destruidos no se regeneran), los especialistas insisten en que nunca es tarde para dejar de fumar. La creencia generalizada de que “‘ya no vale la pena’, clínicamente es incorrecta y potencialmente letal”, afirma el doctor Gargantilla, que reconoce que, en pacientes con EPOC moderada o grave, dejar el tabaco significa “menor riesgo cardiovascular y de cáncer de pulmón y, por tanto, mayor supervivencia”.
Contar con un gran abanico de opciones terapéuticas cada vez más avanzadas permite “controlar los síntomas, reducir las exacerbaciones y mejorar la calidad de vida de estos pacientes”, afirman tanto la doctora Comeche como el doctor Agustí.
Gracias a los avances terapéuticos, “el pronóstico de la EPOC en los últimos años ha mejorado mucho”, concluye el doctor Agustí.
Para más información, consulte con su médico.
NP-ES-CPU-PRSR-260003 (v1) 05/2026






